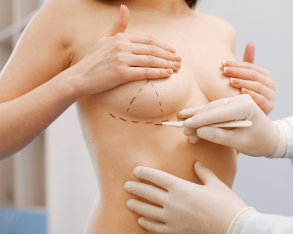
Przyczyną braku całej piersi lub jej części najczęściej jest stan po leczeniu onkologicznym raka sutka, a znacznie rzadziej mogą być nią wady wrodzone, urazy i oparzenia. Leczenie onkologiczne raka sutka, będącego najczęstszym nowotworem kobiet w Polsce, wiąże się u części Pacjentek z koniecznością wykonania mastektomii. U niektórych z nich powoduje ona obniżenie samooceny i stanowi stygmat przebytej choroby. Rekonstrukcja sutka pozwoli w takich przypadkach nie tylko uzyskać pożądaną objętość piersi, ale także przyczyni się do poprawy komfortu życia.
Planowanie rekonstrukcji piersi wymaga dużego zaangażowania, nie tylko ze strony chirurga plastycznego, ale także samej Pacjentki. Rozważając tę operację, należy wziąć pod uwagę wiele zmiennych. Najważniejszy jest ogólny stan zdrowia Pacjentki, jej stan onkologiczny, budowa ciała oraz wygląd istniejącej piersi. Rekonstrukcji piersi najczęściej poddają się Panie, które zakończyły proces leczenia po usunięciu zmiany nowotworowej. Planując czas leczenia rekonstrukcyjnego, bierze się także pod uwagę ilość tkanki pozostałej w okolicy piersiowej oraz możliwość zastosowania tkanek własnych z innych części ciała. W procesie przygotowywania do procedury istotne są też oczekiwania Pacjentki co do kształtu i wielkości piersi oraz techniki operacji. Dlatego Pacjentka jest często w znacznym stopniu zaangażowana w proces planowania, by wspólnie z opiekującym się Nią lekarzem wypracować optymalny schemat postępowania.
Odbudowę piersi wykonuje się jednocześnie z amputacją sutka lub jego części, a także jako odroczoną w czasie. Jednoczesna mastektomia i rekonstrukcja są częstym postępowaniem w przypadku leczenia Pacjentek z nowotworem piersi. Przynoszą one wiele korzyści, począwszy od szybkiego uzyskania efektów estetycznych, mniejszego prawdopodobieństwa wystąpienia powikłań i owocują szybszym zakończeniem rekonwalescencji. Alternatywą do opisanej wyżej rekonstrukcji jednoczasowej jest rekonstrukcja odłożona w czasie, którą standardowo wykonuje się po mastektomii i po zakończeniu pozostałych etapów leczenia onkologicznego.
W przypadku mastektomii z jednoczasową rekonstrukcją lekarz specjalista podczas jednej operacji wycina gruczoł piersiowy wraz ze zmienionymi nowotworowo tkankami, pozostawiając jednocześnie wystarczającą powierzchnię skóry do umieszczenia implantu lub ekspandera w miejscu powstałego ubytku. Zdarza się, że podczas tej złożonej operacji nie uda się uzyskać właściwej symetrii piersi. W takich przypadkach, po określonym czasie rekonwalescencji, wykonuje się symetryzację przeciwległej piersi. Podczas leczenia jednoczasowego można także w ściśle określonych sytuacjach zaoszczędzić brodawkę piersi. Najczęściej jednak rekonstrukcję brodawki wykonuje się w trybie odroczonym.
W zależności od podjętego leczenia onkologicznego i preferencji Pacjentki utraconą pierś można zrekonstruować, wykorzystując tkankę własną lub implanty. Współczesna chirurgia plastyczna oferuje bardzo szeroką gamę dostępnych metod rekonstrukcji tego narządu. W przypadku wystarczającego płata skórnego w okolicy usuniętej piersi, rekonstrukcja polega na wszczepieniu implantu. Znacznie częściej płat skórny jest niewystarczający, co wymaga wszczepienia ekspandera, którego zadaniem jest rozciągnięcie skóry i przygotowanie okolicy pod właściwy implant. Po określonym czasie ekspander wymieniany jest na endoprotezę.
Alternatywnie do metod wykorzystujących wszczepiane protezy, wykonuje się rekonstrukcję tkankami własnymi z innych części ciała, która także może być uzupełniana wszczepieniem implantu. W przypadku rekonstrukcji piersi z wykorzystaniem płata z mięśnia najszerszego grzbietu przenosi się skórę i mięsień z pleców i uzupełnia implantem bądź ekspanderem. Do odbudowy piersi można także wykorzystać tkanki pobierane z brzucha – przykładami są płat TRAM (zawierający część mięśnia prostego brzucha) lub płat DIEP, skóra oraz tłuszcz z tej okolicy. Ilość tych tkanek jest zwykle wystarczająca do uformowania nowej piersi. Inną metodą rekonstrukcji, która także nie wymaga protez, jest metoda wykorzystująca płat skórno-mięśniowy z mięśnia pośladkowego wielkiego. Najciekawszą metodą możliwą do zastosowania u części Pacjentek jest „dzielenie” piersi. Polega ona na odbudowie piersi tkankami pobranymi z piersi sąsiadującej. Biust jest jednocześnie odpowiednio formowany, tak aby był piękny, równy i symetryczny. Niewątpliwą zaletą tej metody jest również brak blizn poza okolicą piersiową. Częścią składową tej techniki jest symetryzacja biustu, którą wykonuje się w celu uzyskania możliwie najkorzystniejszego wyniku estetycznego operacji.
Zwieńczeniem odbudowy piersi jest rekonstrukcja brodawki i jej otoczki. Tworzy się ją z wykorzystaniem skóry z już odtworzonej piersi. Alternatywnie wykonuje się specjalny tatuaż okolicy otoczki, dzięki czemu uzyskuje ona kolor charakterystyczny dla tej naturalnej.
Rekonstrukcję piersi, w niektórych przypadkach, można także wykonać z zastosowaniem wyłącznie własnej tkanki tłuszczowej Pacjentki. Zabieg ten polega na usunięciu tłuszczu z jednego miejsca i umieszczeniu go w piersi z ubytkiem. Procedura ta jest mniej inwazyjna niż tradycyjna rekonstrukcja piersi. Jednakże pełna odbudowa sutka wymaga wykonania zwykle kilku operacji rozłożonych w znacznych odstępach czasu. Więcej informacji o przeszczepie tkanki tłuszczowej znajduje się w zakładce Lipofilling (i tu link do tej strony).
Rekonstrukcja piersi ma ogromne znaczenie dla Pacjentki i często jest symbolicznym zamknięciem trudnego etapu leczenia i powrotu do zdrowia. Osoba po mastektomii lub z ubytkiem nabytym w inny sposób po takim zabiegu odzyskuje nie tylko pierś lub jej cześć, ale także wiarę w siebie, staje się bardziej atrakcyjna i łatwiej jej powrócić do życia społecznego.
Przygotowanie do zabiegu:
Pacjentki planujące lub oczekujące na zabieg proszone są o zapoznanie się z „Przewodnikiem dla Pacjenta – przygotowanie do zabiegu”, który dostępny jest w sekcji INFORMACJE.
Zalecenia po rekonstrukcji piersi:
- pobyt w klinice: Pacjentka pozostaje 1 lub 2 dni w szpitalu;
- opatrunki i odzież specjalna: przez 8 tygodni po operacji należy nosić specjalny, dopasowany biustonosz;
- ograniczenia ruchowe: po zabiegu zalecane jest spanie z uniesioną głową i ramionami, przez pierwsze 3 dni wolno leżeć wyłącznie na plecach, przez kolejne 2 miesiące można spać także na boku, nie można w tym czasie kłaść się na brzuchu, przez pierwsze 2 tygodnie po zabiegu nie wolno podnosić wysoko rąk (tylko do poziomu piersi), należy unikać gwałtownych ruchów i podnoszenia cięższych przedmiotów, po 2 miesiącach od operacji, po konsultacji z lekarzem, można powrócić do ćwiczeń, sportu, ale tylko wtedy, gdy te czynności nie powodują dolegliwości bólowych w okolicach piersi;
- leki: Pacjentka może przyjmować leki tylko uzgodnione z lekarzem, nie wolno także stosować aspiryny oraz innych leków powodujących zaburzenia krzepliwości krwi;
- inne: masaże piersi można zacząć najwcześniej tydzień po zabiegu, przez co najmniej 3 miesiące obowiązuje zakaz korzystania z solarium, sauny i opalania się, w czasie kąpieli słonecznych zaleca się stosowanie kremu z filtrem wysokim UV;
- wizyty kontrolne: po zabiegu Pacjentka zobowiązana jest do przyjścia na ustalone z lekarzem wizyty kontrolne.
O szczegółowych zaleceniach pozabiegowych Pacjentka będzie poinformowana w klinice.